

قد تُقيِّد حالات الطوارئ الوصول إلى الأنسولين والأدوية، والغذاء، والمياه النظيفة، والكهرباء. وقد يُصعِّب الضغط النفسي وقلة الإمدادات وانقطاع الروتين اليومي السيطرة على مرض السكري بشكل خطير.
الاستعداد المسبق يحمي صحتك، وقد يُنقذ حياتك.
الكوارث، سواء أكانت طبيعية أم من صنع الإنسان، قادرة على تدمير المنظومة الصحية، وقطع إمدادات الدواء، وتعطيل الغذاء والمياه، وتصعيد مستويات الضغط النفسي. وكل ذلك يؤدي في الغالب إلى تدهور ضبط سكر الدم، وارتفاع خطر المضاعفات الحادة كالحماض الكيتوني السكري وارتفاع السكر الشديد.
أصحاب السكري من النوع الأول هم الأكثر هشاشة في هذه الظروف، إذ يعتمدون على الأنسولين اعتمادًا كليًا للبقاء على قيد الحياة.
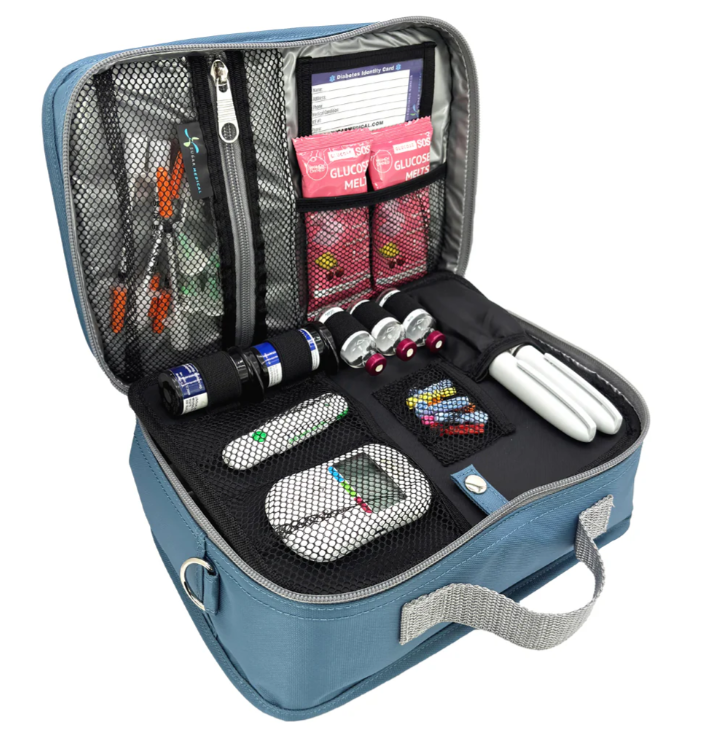
احرص على تحضير حقيبة خفيفة سهلة الحمل تحتوي على ما يلي:
• أنسولين يكفي لمدة أسبوع إلى أسبوعين، ويشمل الأنسولين طويل المفعول والسريع المفعول.
• أقلام أنسولين احتياطية، أو حقن بديلة، أو مستلزمات الضخ الاحتياطية.
• أطقم الإدخال أو البوالس لمضخة الأنسولين تكفي لمدة أسبوع على الأقل.
• أجهزة استشعار مراقبة الجلوكوز المستمر (CGM)، أو شرائط قياس الجلوكوز بعدد يكفي لـ 100 إلى 150 فحصًا.
• طقم الجلوكاجون الطارئ إن توفّر.
• جهاز قياس الجلوكوز مع بطاريات احتياطية.
• أجهزة الوخز (اللانسيت) مع جهاز سحب الدم.
• شرائط فحص الكيتونات في البول أو الدم، وهي ضرورية للكشف المبكر عن خطر الحماض الكيتوني.
• أقراص الجلوكوز.
• عصير فاكهة صغير الحجم أو حلوى.
• أكياس عسل.
• وجبات خفيفة بطيئة الهضم كالبسكويت أو التمر.
• حقيبة عازلة للحرارة أو محفظة تبريد.
• كمادات مبردة (لفّها بقماش ولا تضعها ملامسةً للأنسولين مباشرةً حتى لا يتجمد).
• احرص على حماية الأنسولين من الحرارة الشديدة والتجمد، إذ إن كليهما يُفسد فعاليته.
• نسخة من بطاقة الهوية.
• قائمة بجميع الأدوية وجرعاتها.
• جهات الاتصال في حالات الطوارئ.
• إعدادات مضخة الأنسولين مكتوبةً: الجرعات القاعدية، نسبة الكربوهيدرات، عامل التصحيح.

• مياه معبأة في زجاجات.
• أطعمة جاهزة للأكل (مكسرات، معلبات، ألواح بروتين، تمر).
• محاليل الإماهة الفموية (ORS) أو أكياس الأملاح الكهربائية.
• مناديل كحولية.
• معقم يدين.
• ضمادات.
• حاوية آمنة للتخلص من الإبر والمواد الحادة.
• احتفظ بالأنسولين في الحقيبة العازلة للحرارة.
• تجنب فتح الثلاجة بشكل متكرر للحفاظ على البرودة.
• انتقل إلى جهاز قياس الجلوكوز اليدوي في حال نفاد بطارية جهاز CGM أو الهاتف.
• إذا تعرّض الأنسولين لحرارة أعلى من المعتاد، راقب مستويات سكر الدم بصورة أكثر تكرارًا حتى تعود الأوضاع إلى طبيعتها.
• أبقِ حقيبتك معك في جميع الأوقات.
• اشرب ماءً نظيفًا بانتظام.
• قد تفتقر مراكز الإيواء إلى الأطعمة الصحية والأدوية اللازمة، مما قد يُعيق ضبط سكر الدم.
• راقب سكر الدم بصورة متكررة وعالج الارتفاع أو الانخفاض فور حدوثه.
مرضى السكري، ولا سيما مستخدمو الأنسولين، هم الفئة الأعلى خطورةً في أوقات الحرب نظرًا لانقطاع إمدادات الأنسولين، والتهجير، والصدمات النفسية، وشُح الغذاء والمياه.
• أبقِ حقيبة الطوارئ جاهزة في جميع الأوقات.
• احتفظ بكربوهيدرات سريعة الامتصاص في جيبك لمعالجة الانخفاض المفاجئ.
• خزّن الأنسولين في أبرد مكان آمن متاح لك.
• ارتدِ سوار أو بطاقة تعريف طبية واضحة.
• أخبر عمال الإغاثة فور وصولك بأنك تحتاج إلى أنسولين وأجهزة مراقبة الجلوكوز.
• تكفل قوانين العمليات الإنسانية الدولية بحق المدنيين في الحصول على الرعاية الطبية، بما في ذلك الأنسولين ومستلزمات السكري.
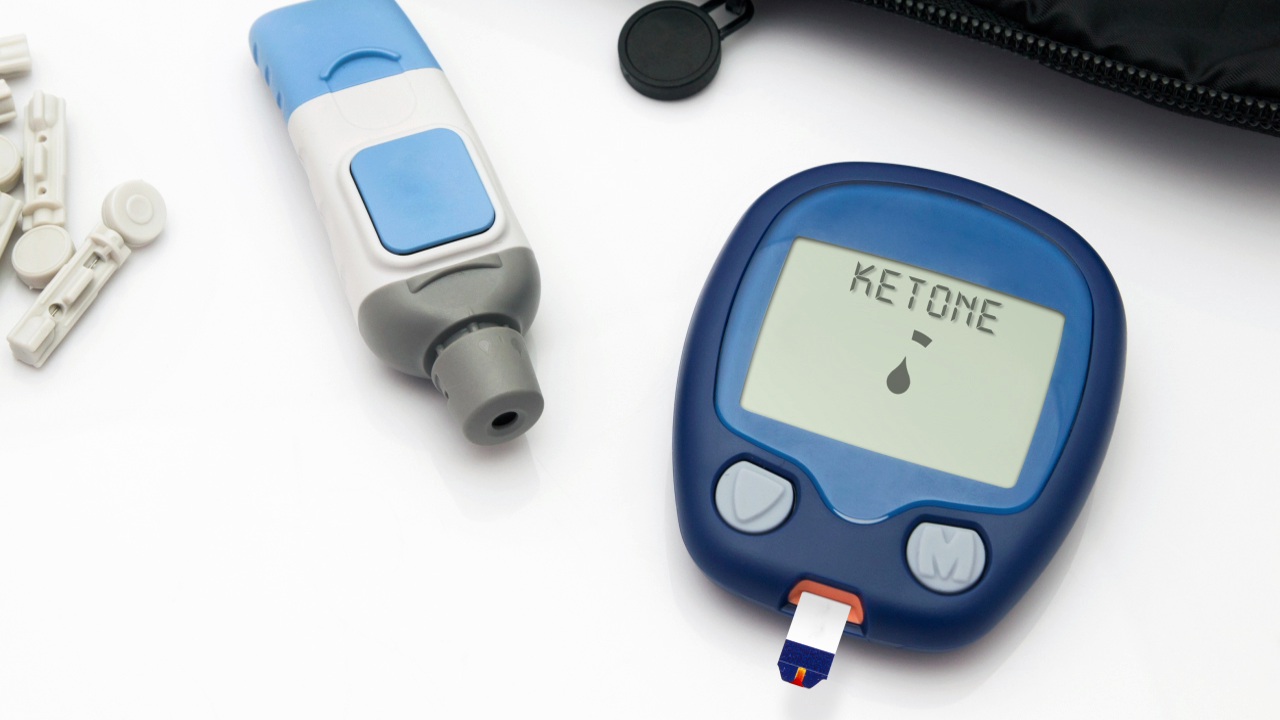
يرفع المرض مستوى سكر الدم ويزيد من خطر الإصابة بالحماض الكيتوني والجفاف. اتّبع القواعد التالية بصرامة:
• القاعدة الأولى: لا تتوقف أبدًا عن أنسولينك طويل المفعول. تناول دائمًا الأنسولين السريع بناءً على كمية الكربوهيدرات وعامل التصحيح.
• القاعدة الثانية: تحقق مما إذا كانت هناك جرعات فائتة خلال الـ 24 ساعة الماضية.
- إذا فاتتك جرعة الأنسولين طويل المفعول، خذها فورًا.
- إذا فاتتك جرعة الأنسولين سريع المفعول، خذها فورًا.
• القاعدة الثالثة: افحص سكر الدم كل ٢ إلى ٤ ساعات.
• القاعدة الرابعة: حافظ على الترطيب الجيد، اشرب كميات صغيرة من السوائل باستمرار (قد تلزم السوائل الوريدية في حالة الجفاف).
• القاعدة الخامسة: افحص الكيتونات إذا تجاوز سكر الدم 250 ملجم/ديسيلتر (13.9 مليمول/لتر) أو إذا شعرت بتوعك.
• تفسير نتائج فحص الكيتون في الدم:
- أكثر من 3 مليمول/لتر: اطلب المساعدة الطبية على الفور.
- من 1.6 إلى 2.9 مليمول/لتر: خطر مرتفع للتقدم نحو الحماض الكيتوني، خذ جرعة الأنسولين الفائتة وتأكد من الترطيب الكافي.
- من 0.6 إلى 1.5 مليمول/لتر: خذ جرعة الأنسولين الفائتة وتأكد من الترطيب الكافي.
• أعد فحص الكيتونات كل ساعة حتى تنخفض إلى ما دون 0.6 مليمول/لتر.
- إذا ظلت الكيتونات فوق 0.6 مليمول/لتر، اطلب الرعاية الطبية فورًا.
• إذا كنت تتقيأ أو تعاني من عدم القدرة على الاحتفاظ بالسوائل أو ارتفاع الكيتونات، توجه إلى الطوارئ على الفور.
يحتاج مرضى السكري من النوع الأول إلى الأنسولين يوميًا للبقاء على قيد الحياة. وفي أوقات الكوارث، يصعُب ضبط سكر الدم بشكل ملحوظ، ويرتفع خطر الحماض الكيتوني ارتفاعًا حادًا.
• احتفظ دائمًا بالأنسولين طويل المفعول احتياطيًا، حتى وأنت تستخدم مضخة الأنسولين.
• إذا تعطلت المضخة، انتقل فورًا إلى الأنسولين طويل المفعول.
• افحص الكيتونات كل 4 ساعات خلال فترات المرض أو ارتفاع السكر.
• احتفظ بالجلوكاجون في متناول يدك.
• اشرب السوائل بصورة منتظمة.
• تزداد المخاطر بصورة بالغة في ظروف الحرب والنزاعات، إذ إن الانقطاع عن الأنسولين قد يُفضي إلى حماض كيتوني مميت في غضون أيام أو حتى ساعات قليلة.
• استمر في تناول الأنسولين القاعدي حتى وإن كنت لا تتناول الطعام.
• اشرب كميات وفيرة من السوائل.
• افحص سكر الدم كل 4 إلى 6 ساعات.
• إذا كنت تتناول مثبطات SGLT2 (مثل فوركسيجا أو جارديانس)، أوقف تناولها فور بدء المرض للحد من خطر الحماض الكيتوني.
• عالج انخفاض السكر باتباع قاعدة 15-15: تناول 15 جرامًا من الكربوهيدرات السريعة، انتظر 15 دقيقة، ثم أعد الفحص.

قاعدة 15-15:
١. تناول 15 جرامًا من الكربوهيدرات سريعة الامتصاص.
٢. انتظر 15 دقيقة.
٣. أعد فحص سكر الدم.
٤. كرّر العملية إذا لا يزال السكر منخفضًا.
١. افحص الكيتونات فورًا.
٢. اشرب الماء.
٣. خذ جرعة الأنسولين التصحيحية.
٤. اطلب المساعدة الطبية إذا كانت الكيتونات متوسطة أو مرتفعة، أو إذا كنت تتقيأ.
اطلب المساعدة الطبية العاجلة فورًا في أي من الحالات التالية:
• عدم القدرة على الحصول على الأنسولين.
• ارتفاع مستويات الكيتونات.
• القيء أو الجفاف الشديد.
• استمرار ارتفاع سكر الدم رغم تناول الأنسولين.
• ظهور أعراض الحماض الكيتوني: الغثيان، القيء، رائحة الفم الكريهة (رائحة الأسيتون)، والتنفس السريع.
1. American Diabetes Association. (n.d.). Tips for Emergency Preparedness. https://diabetes.org/tools-resources/disaster-relief/tips-for-emergency-preparedness [diabetes.org]
2. Johns Hopkins Diabetes Guide. (2016). Disaster Emergency Preparedness in Diabetes. Disaster Emergency Preparedness in Diabetes | Johns Hopkins Diabetes Guide
3. Centers for Disease Control and Prevention. (2024). Diabetes Care During Emergencies. https://www.cdc.gov/diabetes/articles/diabetes-care-emergencies.html [cdc.gov]
4. Jenkins, A. J., et al. (2024). People who need insulin are particularly vulnerable in disasters and conflicts. BMJ, 385, q1109. https://www.bmj.com/content/bmj/385/bmj.q1109.full.pdf [bmj.com]
5. Diabetes Disaster Response Coalition. (n.d.). Preparedness Resources. https://diabetesdisasterresponse.org/ [diabetesdi...sponse.org]
6. Centers for Disease Control and Prevention. (2024). Managing Insulin in an Emergency. https://www.cdc.gov/diabetes/articles/managing-insulin-in-emergency.html [cdc.gov]
7. American Diabetes Association. (n.d.). Planning for Sick Days. https://diabetes.org/getting-sick-with-diabetes/sick-days [diabetes.org]
8. Diabetes Emergency Resources (DEFA). (2023). The 15‑15 Rule for Treating Low Blood Glucose. https://www.diabetesdefa.org/collection/disaster-response-resources-ddrc [diabetesdefa.org]